Offene und minimalinvasive Schultereingriffe
Ein weiterer Schwerpunkt des Deutschen Schulterzentrums liegt auf der endoprothetischen Versorgung von primären oder sekundären Arthrosen des Schultergelenkes, wobei heute modernste Implantate Anwendung finden, die eine längere Haltbarkeit versprechen.
Bei nicht rekonstruierbaren Läsionen der Rotatorenmanschette werden Muskeltransferoperationen durchgeführt, die zu einer deutliche Verbesserung der Funktion und Schmerzsituation führen können.
Sollte es im Rahmen der Schulterinstabilität zu wiederkehrenden Verrenkungen des Gelenkes kommen, die oftmals mit einem Knochenverlust an der Gelenkspfanne einhergehen, so kommen minimalinvasive Verfahren zum Einsatz (OP nach Lararjet, Beckankammspanplastik), um den Knochen aufzubauen und die Stabilität des Gelenkes wiederherzustellen.
Auch die seltene Instabilität des Brustbein-Schlüsselbein Gelenkes (Sternoklavikulargelenk, SCG) wird von den Spezialisten des DSZ behandelt und wenn notwendig operativ stabilisiert.
Bei ausgewählten Patienten kann eine Versteifung des Schultergelenkes zur Linderung der chronischen Beschwerden führen.
Modernste Osteosyntheseverfahren finden im DSZ Verwendung, wenn es im die Behandlung von Knochenbrüchen des Schultergürtels geht. Hier kommen sowohl minimalinvasive, percutane Verfahren als auch moderne winkelstabile Plattenosteosysteme und Frakturprothesen zum Einsatz. Dabei ist der Erhalt bzw. die Rekonstruktion des Gelenkes oberstes Ziel der Chirurgen.
SCHULTERGELENKVERSCHLEISS (OMARTHROSE)
GELENKERSATZ (PROTHESE)
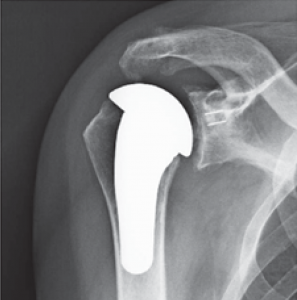
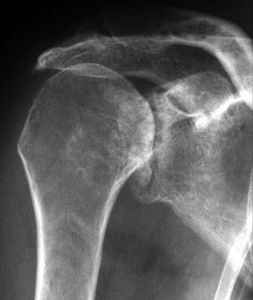
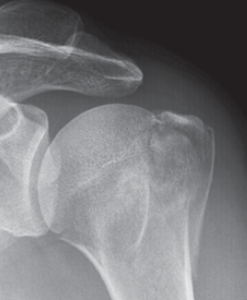
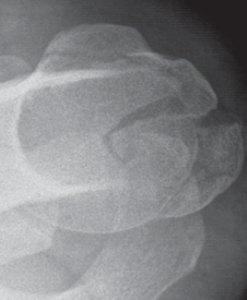
Verschiedene Schultergelenkserkrankungen können den Einbau eines künstlichen Schultergelenkes erforderlich machen. Der Anlass für solch einen Eingriff sind neben den sichtbaren Veränderungen des Gelenkes im Röntgenbild oder im CT die Beschwerden des Patienten, wobei in erster Linie der starke Ruhe- und Belastungsschmerz zu nennen ist, der eine mehr oder weniger regelmäßige Einnahme von Medikamenten erforderlich macht.
Gelenkersatz
Schultergelenksprothesen gibt es seit über 50 Jahren. Gerade in den letzten 20 Jahren hat die Schulterendoprothetik große Fortschritte gemacht. Bei der schmerzhaften Zerstörung des Schultergelenkes durch Arthrose (Gelenkverschleiß), rheumatoide Arthritis (rheumatische Gelenkentzündung), Oberarmkopfnekrose (Absterben des Oberarmkopfes) oder Oberarmkopfbruch ist es heute mit gutem Erfolg möglich, die Gelenkflächen von Oberarmkopf und Schulterpfanne durch Prothesen aus Titan und Polyethylen zu ersetzen. Die Indikation zur Implantation einer Schultergelenksprothese wird gestellt bei:
- starken destruierenden Veränderungen des Gelenkes im Röntgenbild und/oder in der Kernspintomographie/Computertomographie
- starkem Ruhe- und Belastungsschmerz
- deutlicher Bewegungseinschränkung des Schultergelenkes
ARTHROSE(OMARTHROSE) | OPERATIONSTECHNIK
Arthrose (Omarthrose)
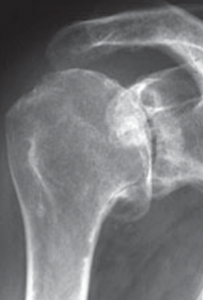
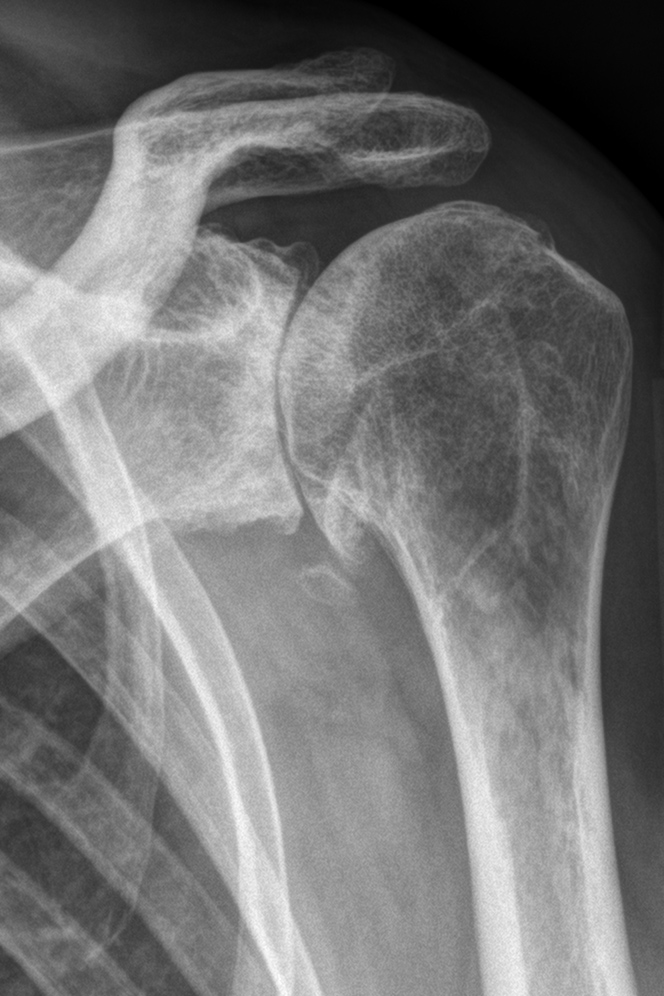
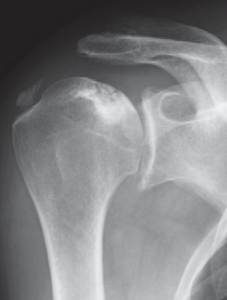
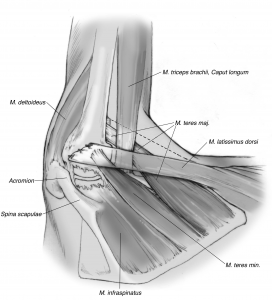
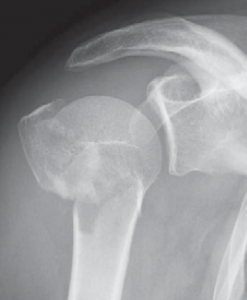
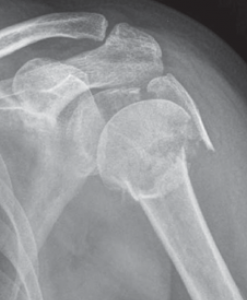
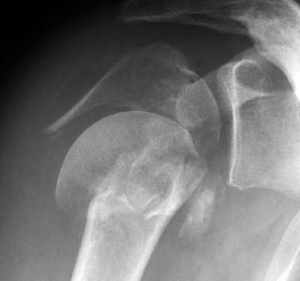
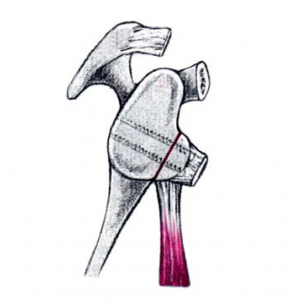
Der klassische Verschleiß des Schultergelenkes tritt im Vergleich zum Hüft- und Kniegelenk beim älteren Menschen seltener auf. Hierbei erfolgen eine Zerstörung des Gelenkknorpels und die Deformierung der Gelenkflächen, die zu einer schmerzhaften Bewegungseinschränkung des Schultergelenkes führen (Abb. 34, 37).
Operationstechnik
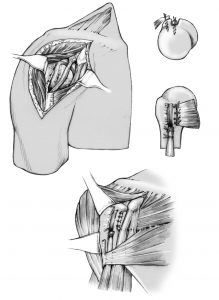
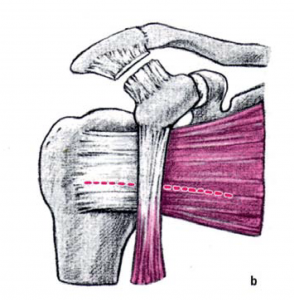
Zunächst erfolgt ein Hautschnitt von etwa 9 cm Länge. Das Schultergelenk wird freigelegt.
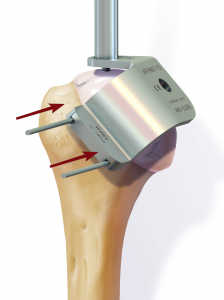
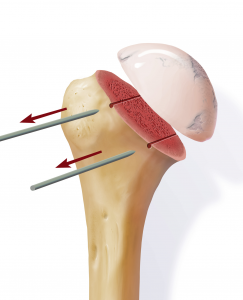
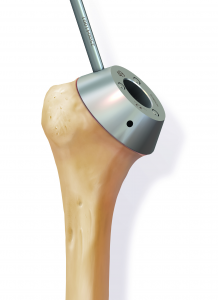
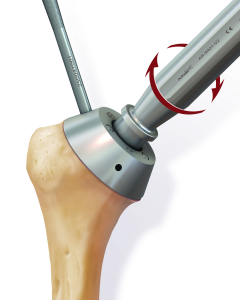
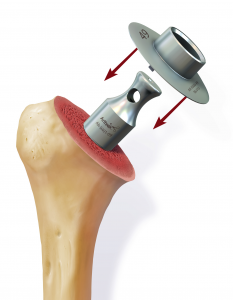
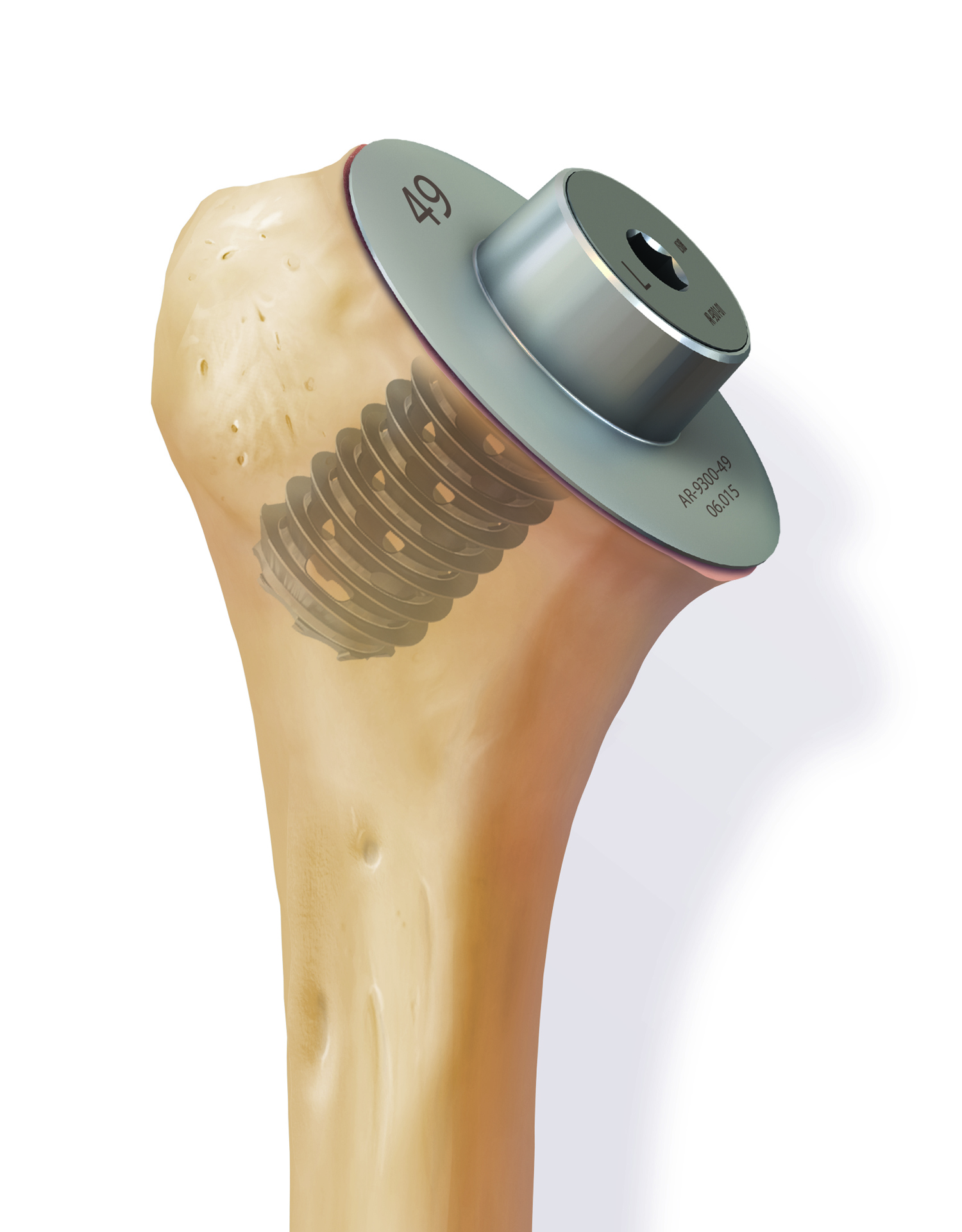
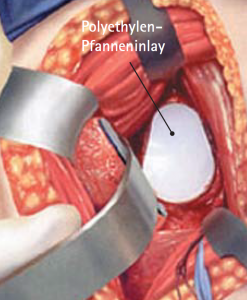
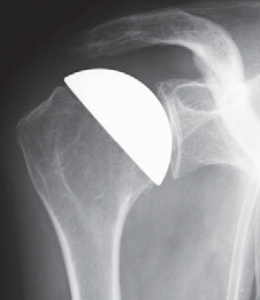
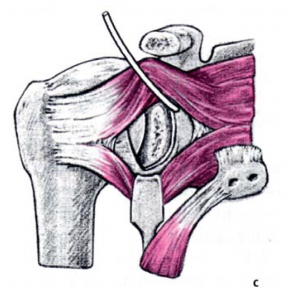
Anschließend wird der zerstörte Oberarmkopf entlang der Schnittlinie mit Hilfe einer Resektionslehre entfernt (Abb. 39). Mit einer Bohrschablone wird das Einbringen der Hohlschraube vorbereitet (Abb. 40) und die definitive Prothesengröße bestimmt. Nun kann bei freier Sicht auf die Gelenkspfanne selbige ausgetauscht werden, sofern dies aufgrund fortgeschrittener Erkrankung nötig ist (Abb. 41).
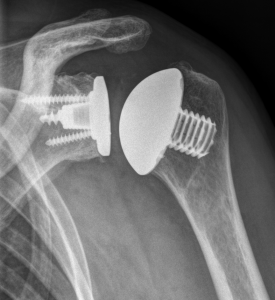
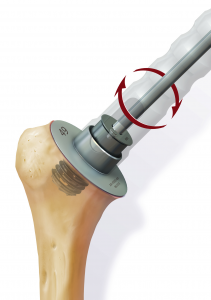
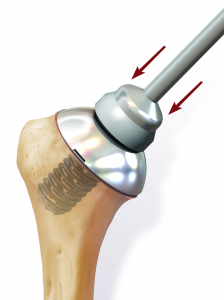
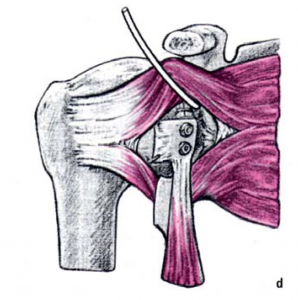
Daraufhin wird der Kalottenträger mittels der selbstschneidenden Hohlschraube im Oberarmschaft befestigt. Nun wird der endgültige Prothesenkopf angebracht (Abb. 49).
NACHBEHANDLUNG | RHEUMATOIDE ARTHRITIS
Nachbehandlung
Während der ersten beiden postoperativen Tage wird das Schultergelenk in einem Schlauchverband ruhiggestellt. Anschließend wird für 3 Wochen ein Abduktionskissen angelegt. Am ersten Tag nach der Operation beginnt die frühfunktionelle physiotherapeutische Behandlung, wobei das Schultergelenk die ersten 6 Wochen noch nicht frei bewegt werden darf. Danach wird nach den individuellen Gegebenheiten die freie Beweglichkeit unter zunehmender Belastung trainiert.
Wir empfehlen unseren Patienten eine 3 – 4 wöchige Rehabilitation in einer von uns ausgewählten Reha-Klinik, so dass eine verlässliche Nachbehandlung garantiert ist.
Die Dauer der Arbeitsunfähigkeit erstreckt sich je nach Beruf auf mindestens 6 Wochen.
Nach Schulterprothesenimplantation sollten Überkopfsportarten vermieden werden.
Rheumatoide Arthritis
Das Schultergelenk wird häufig im Verlauf einer rheumatischen Erkrankung befallen. Die operative Therapie orientiert sich am Verlauf der Erkrankung. Im Stadium der Gelenkentzündung mit hauptsächlichem Befall der Weichteile (Gelenkschleimhaut, Gelenkkapsel, Rotatorenmanschette) ist ein arthroskopisches Debridement mit Entfernung der Gelenkschleimhaut (Synovia) und des Schleimbeutels das Verfahren der Wahl. Schreitet die Erkrankung jedoch weiter fort und greift auf den Gelenkknorpel und Knochen über, so sollte möglichst frühzeitig eine Prothese eingesetzt werden. Im frühen Stadium lässt dann eine so genannte Cup-Prothese einsetzen (Abb. 43).
Oberarmkopfnekrose
Durch Medikamente (z.B. Cortison), übermäßigen Alkoholgenuss, als Unfallfolge oder andere noch nicht bekannte Ursachen kann es zu einer Minderdurchblutung des Oberarmkopfes kommen. Dies hat ein Absterben der Knochenzellen zur Folge, das zu einer Deformierung des Oberarmkopfes mit schmerzhafter Bewegungseinschränkung führt. Bei dieser Erkrankung reicht bei frühzeitigem Eingreifen eine Oberarmkopfprothese aus (Abb. 44a, b). Erst wenn durch die Inkongruenz der Gelenkflächen auch die Gelenkpfanne mitbetroffen ist, muss eine zusätzliche Pfannenkomponente implantiert werden.
Fortgeschrittener Knorpelschaden
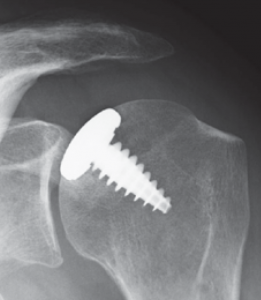
Bei jüngeren Patienten mit umschriebenen schweren Knorpeldefekten, die ohne Behandlung zur schweren Arthrose führen, werden so genannte Teil-Gelenkflächen (Hemi-CAP®) in die defekte Knorpelzone geschraubt (Abb. 45). Bei umschriebenen kleineren 4° Knorpelschäden besteht die Möglichkeit zur autologen Knorpelzelltransplantation. Dabei wird arthroskop. in einer ersten Operation Knorpel an der Schulter entnommen und für 6 Wochen im Labor angezüchtet. Der fertig gezüchtete Knochen wird dann in einem zweiten Eingriff in den Defekt eingepflanzt, der an dieser Stelle dann als vollwertiger Knorpel einwächst.
Defektarthropathie
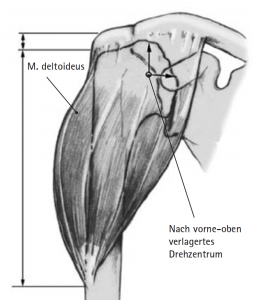
Bei etwa 4% der Patienten mit unbehandelter Rotatorenmanschettenmassenruptur (mindestens 2 gerissene Sehnen der Rotatorenmanschette) entwickelt sich eine Arthrose des Schultergelenkes. Bei der Rotatorenmanschettenmassenruptur verlagert sich der Oberarmkopf nach vorne oben und verliert somit seine „Zentrierung“ in der Gelenkpfanne. Zusätzlich kommt es hierbei zu einer Verkürzung und Schwächung des M. deltoideus, der im Fall der Rotatorenmanschettenmassenruptur noch eine Seithebung des Armes ermöglicht.
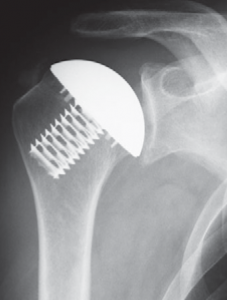
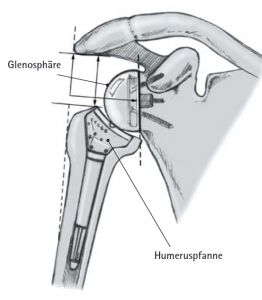
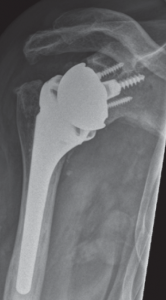
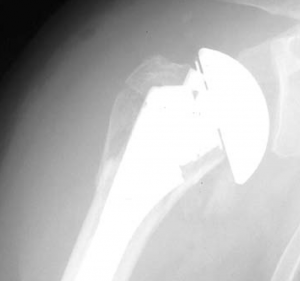
In diesem Fall kann das Gelenk durch ein sog. inverses Prothesen-System nach Prof. Paul Grammont ersetzt werden. Hierbei wird eine „Halbkugel“ (Glenosphäre) auf die ursprüngliche Pfanne aufgeschraubt und eine konvex geformte „Humeruspfanne“ im Oberarmknochen fixiert (Abb. 48). Der Oberarm wird dadurch wieder nach „unten“ verlagert und die Funktion des M. deltoideus wird verbessert (Abb. 49).
Behandlungsziel
Ziel des Gelenkflächenersatzes ist die Schmerzreduktion sowie die verbesserte Schultergelenksfunktion. Die postoperative Schulterbeweglichkeit ist jedoch abhängig vom Zustand der Gelenk führenden Weichteile (Muskulatur, Sehnen, Gelenkkapsel). Hat über einen langen Zeitraum eine Bewegungseinschränkung bestanden, verkürzen sich die Sehnen sowie die Gelenkkapsel, so dass trotz des Schultergelenksersatzes keine vollständig freie
Schulterbewegung erzielt werden kann. Daher ist es wichtig, den richtigen Zeitpunkt der Operation abzupassen: Nicht zu lange den Gelenkersatz hinauszögern, aber auch nicht zu früh eine Prothese implantieren.
MUSKELTRANSFEROPERATIONEN BEI IRREPARABLEN ROTATORENMANSCHETTENLÄSIONEN
Bei bestimmten Situationen im Sinne großer, nicht rekonstruierbarer Rotatorenmanschettendefekte können Muskelersatz-Operationen durchgeführt werden. Damit wird ein Teil der defekten Rotatorenmanschette mit benachbarten Muskeln und deren Sehnen ersetzt und es kann in den meisten Fällen zumindest ein Teil der Schulterfunktion wiederhergestellt werden. Der Erfolg dieser offenen Operationen hängt von mehreren Faktoren ab und kann erst nach eingehender Prüfung der Schulter sowie der MRT-Bilder eingeschätzt werden. Oft stellen diese Muskeltransfer-Operationen aber valide Alternativen zur Versorgung mit einer inversen Schulterprothese dar.
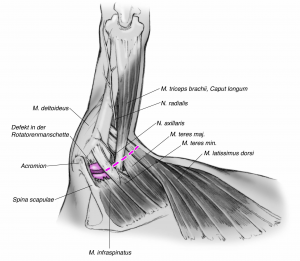
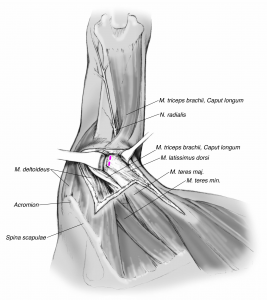
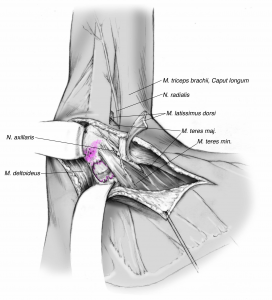
Als mögliche Ersatzplastiken kommen dabei der Latissimus-dorsi-Transfer oder der Pectoralis-major-Transfer in Frage. Wichtig für Sie als Patient ist zu wissen, dass es sich um ein biologisches Verfahren mit Verwendung körpereigenen Gewebes handelt, aber gleichzeitig mit einem länger dauernden (meist mehrere Monate) Reha-Zeitraum verbunden ist.
LATISSIMUS DORSI-TRANSFER
PECTORALIS-MAJOR TRANSFER
VERSORGUNG DER OBERARMKOPFFRAKTUR
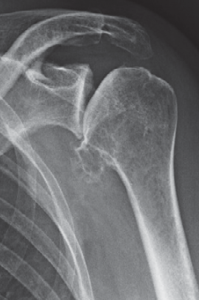
Die am häufigsten auftretende Fraktur (Knochenbruch) am Schultergürtel ist die Oberarmkopffraktur (47% der Frakturen des Schultergürtels). Das Vorkommen dieser Fraktur ist mit dem Alter und dem Grad der Osteoporose vergesellschaftet und betrifft daher durchschnittlich 2-3mal häufiger Frauen als Männer. Durch die steigende Lebenserwartung nimmt die Anzahl dieser Frakturen an Häufigkeit zu.
In Abhängigkeit von der Anzahl der beim Oberarmkopfbruch entstandenen Fragmente, des Ausmaßes der Fragmentverschiebung und der Höhe des Frakturverlaufs wird die Verletzung in unterschiedliche Typen eingeteilt und unterschiedliche Verfahren zur Behandlung angewandt.
Behandlungsziel
Ziel der Behandlung ist das schmerzfreie Erhalten des freien Bewegungsausmaßes des Schultergelenkes in Abhängigkeit vom Alter und Funktionsanspruch des Patienten. So ist das Behandlungskonzept individuell den Ansprüchen des Patienten anzupassen. Grundsätzlich gilt für alle Oberarmkopffrakturen, dass mit einem längeren Genesungsverlauf von mehreren Monaten zu rechnen ist.
Behandlungsprinzipien
60-85% aller Oberarmkopffrakturen sind gering disloziert und primär als stabil einzustufen und lassen sich somit komplikationslos konservativ behandeln. Dies bedeutet in der Regel die Ruhigstellung für 3 Wochen in einer Schulterbandage mit anschließender Krankengymnastik.
Bei starken Fehlstellungen ist eine operative Versorgung jedoch zwingend nötig.
Hierbei werden unterschiedliche Implantate zur Stabilisierung des Knochenbruches in Abhängigkeit vom Frakturtyp verwendet. So können Frakturen entweder mittels Drähten, Schrauben, Platten oder Marknägeln stabilisiert werden.
BEHANDLUNGSPRINZIPIEN
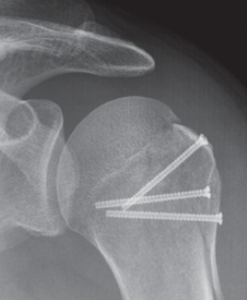
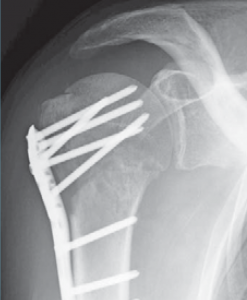
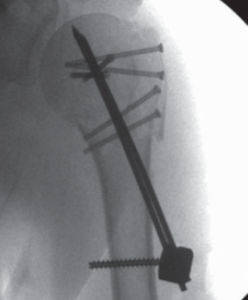
Vielfach lassen sich teilweise auch komplexe Oberarmkopffrakturen minimal-invasiv versorgen. Dabei gelingt es über kleine Hautschnitte die verschobenen Fragmente wieder aufzurichten und mittels Humerusblock sowie zusätzlichen Schrauben die Fraktur zu stabilisieren (Abb. 53 bis 55). Neben der gewebeschonenden Versorgung stellt auch das günstige kosmetische Ergebnis einen entsprechenden Vorteil dar.
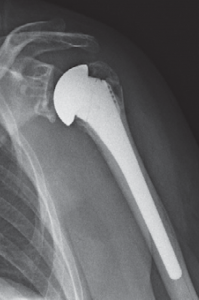
Ist durch die Schwere der Verletzung jedoch mit Hilfe dieser Implantate keine gelenkerhaltende Operation möglich, besteht die Möglichkeit des Oberarmkopfersatzes durch eine Prothese (künstlicher Teilgelenkersatz) (Abb. 56, 57). In den letzten Jahren wurden für diese Art des Gelenkersatzes spezielle Prothesenmodelle entwickelt, die sich individuell auf die Fraktur abstimmen lassen. So ist der Prothesenkopf höhenverstellbar, um frakturbedingte Höhenverluste auszugleichen. Des Weiteren besitzt die Frakturprothese besondere Vorrichtungen, um die abgerissenen Rollhügel (Tuberculum majus und minus) an der Prothese in anatomischer Position zu refixieren. Dies ist wichtig, da an den Rollhügeln die Sehnen der Rotatorenmanschette ansetzen und damit erst eine Funktion der Schulter wieder hergestellt werden kann.
Eine Sonderstellung nimmt die Oberarmkalottentrümmerfraktur ein. Werden bei dieser Fraktur mehr als 40% der Gelenkfläche zerstört, ist auch hier der Gelenkflächenersatz mittels Oberarmkopfprothese (Abb. 57) angezeigt.
Nachbehandlung
Die Nachbehandlung ist individuell durchzuführen. Ebenfalls sind die Dauer der Arbeitsunfähigkeit und der Zeitpunkt der Wiederaufnahme des sportspezifischen Trainings von der Verletzung und von dem gewählten Operationsverfahren abhängig. Grundsätzlich beläuft sich die Dauer der Genesung aber auf mehrere Monate mit oft verzögertem Erreichen der vollen Schulterfunktion.
OFFENE STABILISIERUNGSVERFAHREN BEI WIEDERKEHRENDEN LUXATIONEN MIT KNOCHENVERLUST – BECKENKAMMSPANPLASTIK / OP N. LATARJET
- Offen (Schnitt-OP): Findet sich jedoch eine starke Überdehnung oder Zerreißung der Gelenkkapsel oder zeigen sich knöcherne Defekte der Gelenkpfanne, so ist ein offenes Vorgehen angezeigt. Hier werden über einen größeren Schnitt (ca. 5 – 6 cm) die vordere – untere Fläche des Gelenkes freigelegt, wenn möglich das Knochenfragment sowie das Labrum refixiert und die Gelenkkapsel gestrafft.
- Korakoidtransfer: Bei ausgeprägten knöchernen Defekten der Gelenkspfanne beziehungsweise bei rezidivierenden Instabilitäten kann es nötig sein einen Transfer des Rabenschnabels durchzuführen. Hierbei wird sowohl der knöcherne Substanzverlust gedeckt als auch eine zusätzliche muskuläre Sicherung durch die Versetzung des M. subscapularis erzielt (Abb. 31, 32).
HINWEISE
Stationäre Behandlung
Die Dauer des Krankenhausaufenthaltes beträgt auch hier ca. 2 – 3 Tage. Bei Versetzungen des Korakoids muss dementsprechend ein längerer Aufenthalt von ca. 4 – 5 Tagen eingeplant werden.
Nachbehandlung
Natürlich halten die gesetzten Nähte noch keiner großen Belastung stand, so dass die Schulter für die erste postoperative Zeit ruhiggestellt werden muss (ca. 3 – 4 Wochen). Gleichzeitig beginnt ein phasenorientiertes Rehabilitationsprogramm.
Arbeits- und Sportfähigkeit
Die Wiederaufnahme der beruflichen und sportlichen Aktivität ist insbesondere bei operativ stabilisierter Schulter streng ausgerichtet an der individuellen Tätigkeit. Als grober Maßstab für den Trainingsbeginn gilt ein Zeitraum von 3 Monaten für Sportarten ohne Überkopfbelastung.